تحریک طناب نخاعی
تحریک طناب نخاعی (Spinal Cord Stimulation-SCS) به صورت استفاده از انرژی الکتریکی پالسی در مجاورت طناب نخاعی برای کنترل درد توصیف میشود. این روش اولین بار در فضای اینتراتکال و سپس در فضای اپیدورال، همانطور که به وسیله شیلی، مورتیمر و رسویک در سال 1967 توصیف گردید، به کار گرفته شد. در حال حاضر معمولاً انتقال انرژی پالسی در طول طناب عصبی و یا مجاورت ریشههای عصبی مورد نظر، در فضای اپیدورال صورت میگیرد. این روش باعث تسکین درد ناشی از نوروپاتی دردناک، درد قفسه سینه و درد محیطی ایسکمیک میشود. تکنولوژی مشابهای را میتوان برای تحریک عمیق مغزی، تحریک قشر مغزی و تحریک اعصاب محیطی (PNS) بکار برد.
تاریخچه
همانطور که هنگام برخورد ضربه به سر با مالش آن از درد ناشی از ضربه کم میشود، نظریه تحریک عصبی به منظور کاهش درد ارائه گردید. مطالعه بر روی روش تحریک عصبی با مطرح شدن تئوری کنترل دریچه، توسط وال و مالزاک در سال 1965 آغاز گردید. این تئوری بیان میکند که تحریک بدون درد فیبرهای بزرگ میلین دارای A بتا میتواند از طریق فیبر C و فیبرهای کم میلین A دلتا از تأثیر محرکهای محیطی دردناک جلوگیری کند. شیلی، مورتیمر و رسویک اولین دستگاه تحریککننده طناب نخاعی برای درمان درد مزمن را طراحی کردند. با وجود اینکه این روش برای کنترل درد مورد استقبال قرار گرفت اما دستگاه اولیه ساخته شده برای آن، در کاربردهای بالینی چندان مورد توجه واقع نشد زیرا نیازمندی آن به منبع تغذیه خارجی، استفاده از این دستگاه را غیر عملی کرده بود. در سال 1980، باطریهایی با قابلیت کاشت ابداع شدند که باعث شد تحریک کنندههای طناب نخاعی به عنوان یک روش بالینی مورد توجه قرار گیرند. اولین ژنراتور ضربانی قابل کاشت(IPGs) و قابل شارژ در سال 2004 در دسترس قرار گرفت که به طور چشمگیری طول عمر تحریککننده را افزایش داد. تحریک عمیق مغزی در همان زمان ابداع گردید. در سال 2006 گزارش گردید که هر ساله 14000 محرک طناب نخاعی جدید کاشته میشود و بدین ترتیب بازار این دستگاه به سرعت به رشد خود ادامه میداد.
اجزای دستگاه تحریک طناب نخاعی
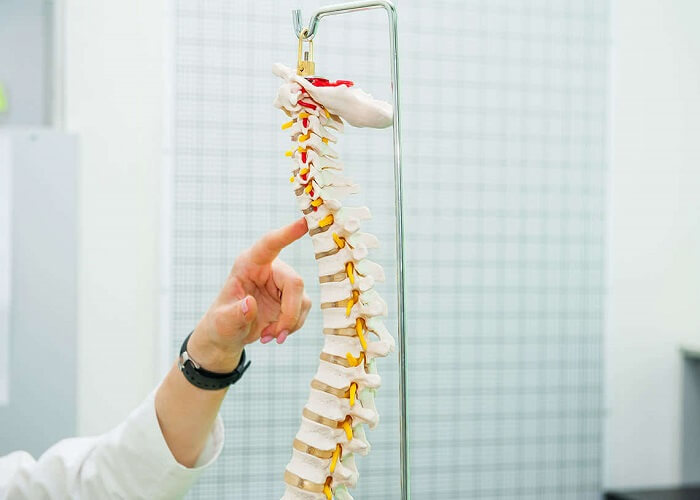
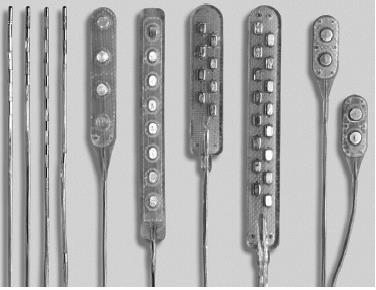
دو نوع کابل هادی برای تحریککنندههای طناب نخاعی استفاده میشود: پارویی و زیر جلدی. کابل پارویی صاف و پهن میباشد که دارای یک عایق در یک سمت و یک پَد الکتریکی در سمت دیگر است. مزیت این نوع کابل انتقال جریان مستقیم در یک جهت است. هدایتکننده پارویی باید از طریق جراحی و با لامینوتومی (برداشتن قسمتی از لامینا) و یا لامینوکتومی (برداشتن کامل لامینا) کاشته شود. کابل هادی زیر جلدی، مجراهای استوانهای شکلی هستند که به وسیله سوزن نخاعی کاشته میشوند.
ژنراتورهای ضربانی قابل کاشت (IPGs) دو نوع هستند غیر قابل شارژ و قابل شارژ.
- طول عمر دستگاههای غیر قابل شارژ به طور میانگین 4 سال میباشد در حالی که دستگاههای قابل شارژ طول عمر حدود 9 سال دارند. با این وجود طول عمر دستگاه به میزان استفاده از آن وابسته میباشد. دستگاه غیر قابل شارژ بزرگتر بوده و برای بیمارانی که احتیاج به خروجی کمتری دارند یا نیاز به شارژ مجدد مداوم ندارند، مفید است. ژنراتور غیر قابل شارژ کوچک برای بیماران ریز اندام و کودکان کاربرد دارد اما از محدودیتهای آن ایجاد جریانهای پایین میباشد.
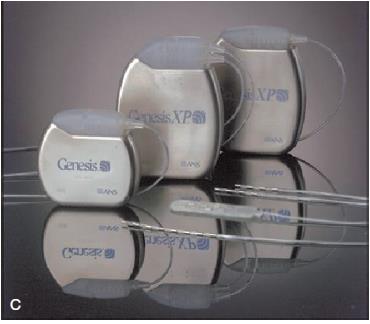
- IPGهای قابل شارژ حاوی باطری لیتیومی هستند که سیکل شارژ و دشارژ ثابتی دارند اما در طول چند سیکل یک فرو افت در ظرفیت آن به وجود میآید. بیشتر سیستمها دارای یک حفاظ در برابر دشارژ شدن کامل هستند زیرا تغییرات شیمیایی میتوانند منجر به از کار افتادن دائمی باطری شوند. هنگامی که بیماران نتوانند IPG را شارژ مجدد کنند، ژنراتور نمیتواند از دشارژ کامل حفظ شود که این موضوع باعث از کار افتادن دستگاه تا هنگام برنامهریزی مجدد میگردد.
به طور کلی، طول عمر باطری وابسته به انرژی تحریک مورد نیاز (ولتاژ / دامنه، تعداد کابلهای هدایتی فعال، پهنای پالس و فرکانس)، ساعات استفاده (تمام روزها، طی ساعات بیداری، استفاده متناوب)، شدت دشارژ شدن (وقفه و تداوم در شارژ مجدد) و فرو افت باطری میباشد. پزشک برای انتخاب بهترین ژنراتور باید از برنامه بیمار برای استفاده از تحریککننده مطلع باشد.
ایمپلنتهای مدرن، طول عمر 10-2 سال دارند. در این نمونهها، ظرفیت باطری و مصرف نیروی ریز پردازشگر بیشتر شده که در نهایت طول عمر را افزایش میدهد و همچنین نیاز به نگهداری و هزینه این دستگاهها را کاهش میدهد.
بکارگیری تحریککنندههای فعلی هنگام انجام تصویربرداری MRI منع شده است زیرا جریانهای مغناطیسی، کابل هادی را گرم کرده و باعث صدمه به عصب میگردد؛ برخی کارخانههای سازنده دستگاه، سیمهای هادی سازگار با MRI را ابداع کردهاند.
جمعبندی
به طور کلی میتوان بیان کرد که SCS یک روش جراحی تهاجمی و مداخلهای است. لیندروت و میرسون برخی اصول تحریک نورونی را نگاشتهاند که اساس تئوری SCS و استفاده از آن را تشکیل میدهد. این تکنیک بهتر است برای بیمارانی استفاده شود که در درمان آنها نمیتوان از روشهای غیر تهاجمی استفاده کرد. با انتخاب مناسب بیمار و دقت کامل به موارد تکنیکی، اکثر نتایج بالینی مثبت خواهند بود.